
Die Belastungsinkontinenz (auch: Stressinkontinenz) ist eine der häufigsten urologischen Funktionsstörungen und kann den Alltag und die Lebensqualität von Betroffenen erheblich beeinträchtigen. Sie äußert sich durch einen unwillkürlichen Harnverlust bei einem Anstieg des Drucks im Bauchraum, zum Beispiel beim Husten, Lachen oder bei körperlicher Anstrengung, und betrifft Frauen wie Männer in unterschiedlichen Altersgruppen.
Inhalt:
Was ist eine Belastungs- bzw. Stressinkontinenz?
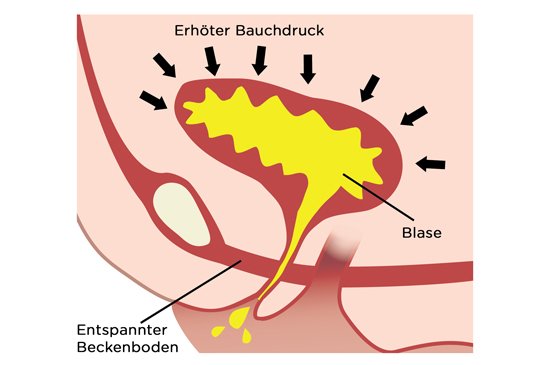
Ein gelegentlicher Harnverlust beim Lachen, Husten, Niesen oder Heben schwerer Gegenstände ist ein typisches Beispiel für Belastungsinkontinenz, die häufig auch Stressinkontinenz genannt wird. Wissenschaftliche Daten zeigen, dass die Belastungsinkontinenz nahezu die Hälfte aller Fälle von Inkontinenz ausmacht und deutlich öfter bei Frauen auftritt, wobei die Häufigkeit mit zunehmendem Alter steigt. Aus klinischer Sicht beschreibt die Definition der Belastungsinkontinenz einen unwillkürlichen Harnverlust infolge eines erhöhten intraabdominellen Drucks, der durch eine Schwächung der Muskeln und stützenden Strukturen der Blase verursacht wird.
Belastungsinkontinenz Symptome
Die Symptome der Belastungsinkontinenz stehen im Zusammenhang mit einem plötzlichen Druckanstieg im Bauchraum und äußern sich als unwillkürlicher, meist geringer Harnverlust. Zu den häufigsten Situationen, in denen sie auftreten, zählen:
- Husten, Niesen und Lachen;
- Aufstehen, Treppensteigen, Laufen oder Springen;
- Heben schwerer Gegenstände sowie Hausarbeiten;
- körperliche Belastung und sportliche Aktivität;
- sexuelle Aktivität.
Schweregrade der Belastungsinkontinenz
Abhängig von den Umständen, unter denen es zum unwillkürlichen Harnverlust kommt, werden drei Schweregrade der Belastungs- oder Stressinkontinenz unterschieden. Diese Einteilung ist diagnostisch und therapeutisch von großer Bedeutung, da sie den Grad der Schwächung jener Strukturen widerspiegelt, die für die Kontrolle der Blasenfunktion verantwortlich sind.
| Schweregrad | Definition |
|---|---|
| Stressinkontinenz Grad I | Dies ist die mildeste Form der Erkrankung. Der Harnverlust tritt ausschließlich bei einem plötzlichen oder starken Anstieg des Bauchdrucks auf, etwa bei heftigem Husten, Niesen, Lachen, beim Heben schwerer Lasten oder bei intensiver körperlicher Anstrengung. Die Symptome können sporadisch auftreten, sollten jedoch nicht unterschätzt werden. |
| Stressinkontinenz Grad II | Der Harnverlust tritt bereits bei moderater Anstrengung auf, wie z. B. beim Treppensteigen, Laufen, Aufstehen, Tragen leichter Gegenstände oder bei alltäglichen Haushaltsarbeiten. In diesem Stadium beginnen die Beschwerden, die Lebensqualität und Aktivität des Patienten deutlich zu beeinträchtigen. |
| Stressinkontinenz Grad III | Die am weitesten fortgeschrittene und belastendste Form der Erkrankung. Der unwillkürliche Harnverlust tritt selbst ohne erkennbare Anstrengung auf, bereits bei minimalen Lageveränderungen des Körpers, beim Stehen oder Hinsetzen und mitunter sogar in Ruhe oder im Liegen. |
Die Beobachtung der Situationen, in denen Harnverlust auftritt, kann bei der Diagnose helfen und eine schnelle Intervention ermöglichen - bevor sich der Zustand verschlimmert.
Mögliche Belastungsinkontinenz-Ursachen
Die möglichen Ursachen der Belastungsinkontinenz sind vielfältig und beruhen meist auf einer Schwächung der Beckenbodenmuskulatur sowie der stützenden Strukturen von Blase und Harnröhre. Das Verständnis der Ursachen für eine Belastungsinkontinenz ermöglicht nicht nur eine realistische Einschätzung des Risikos für die Entwicklung einer solchen Inkontinenz, sondern auch die Auswahl wirksamer präventiver und therapeutischer Maßnahmen.
Schwangerschaft
Harninkontinenz nach der Geburt ist völlig normal und betrifft viele Frauen. Während der neun Monate der Schwangerschaft und insbesondere während der Geburt sind die Beckenbodenmuskeln – das System von Muskeln und Nerven sowie das Gewebe, das Ihre Blase und Harnröhre stützt – deutlich stärker belastet. Natürliche Entbindungen führen häufiger zu einer Belastungsinkontinenz.
Übergewicht
Wenn du an Übergewicht leidest, kann das zu einer verstärkten Belastung der Blase und der Beckenbodenmuskulatur führen. Das kann eine Belastungs- bzw. Stressinkontinenz zur Folge haben. Übergewichtige Frauen mit einem BMI zwischen 25 und 30 haben ein bis zu 35 % höheres Risiko, eine Belastungsinkontinenz zu entwickeln, als Frauen mit einem normalen BMI (zwischen 18 und 25). Bei übergewichtigen Frauen mit einem BMI von über 30 liegt die Wahrscheinlichkeit einer Harninkontinenz bei bis zu 50 %. Darüber hinaus erhöht Übergewicht nicht nur das Risiko für die Entwicklung einer Inkontinenz, sondern verschlimmert auch die Symptome einer bestehenden Blasenschwäche und kann so zu einer schweren Inkontinenz führen.
Hormonelles Ungleichgewicht
Die Hormone in deinem Körper können ebenfalls die Schwächung der Beckenbodenmuskeln verursachen. Die hormonellen Veränderungen während der Menopause können zu einer Belastungsinkontinenz führen, bzw. diese verschlechtern.
Chronischer Husten
Jede Krankheit oder Erkrankung, die zu chronischem Husten führt, kann die Beckenbodenmuskulatur schwächen. Insbesondere Raucherinnen sind anfällig, da der Raucherhusten über viele Jahre andauern kann.
Wie wird eine Belastungsinkontinenz diagnostiziert?
Die Diagnostik der Belastungsinkontinenz erfolgt schrittweise und dient der genauen Bestimmung der Ursache und des Schweregrades der Beschwerden. Sie beginnt mit einer fachärztlichen Konsultation, auf deren Grundlage das weitere Vorgehen festgelegt wird. Zu den wichtigsten diagnostischen Elementen gehören:
- eine ausführliche Anamnese – Erfassung der Art und Häufigkeit der Symptome, der Situationen, in denen es zum Harnverlust kommt, von Risikofaktoren (z. B. Geburten, operative Eingriffe, Übergewicht, Menopause) sowie der Auswirkungen auf die Lebensqualität;
- körperliche Untersuchung und Hustentest – Beobachtung eines möglichen Harnverlusts beim Husten bei gefüllter Blase;
- Laboruntersuchungen – Urinstatus und Urinkultur zum Ausschluss von Harnwegsinfektionen;
- bildgebende Verfahren – Ultraschall des Harntrakts zur Beurteilung von Aufbau und Funktion von Blase und Nieren und dem Ausschluss von Tumoren oder Blasensteinen;
- Miktionsprotokoll – Aufzeichnungen über Trinkmengen, Häufigkeit des Wasserlassens und Episoden von Inkontinenz;
- urodynamische Untersuchungen – in ausgewählten Fällen, wenn eine genaue Analyse der Funktion von Blase und Harnröhre erforderlich ist.
Hilfsmittel und Belastungsinkontinenz -Behandlung
Belastungskontinenz muss weder eine dauerhafte Einschränkung der Lebensqualität noch den Verzicht auf alltägliche Aktivitäten bedeuten. Entscheidend ist das Wissen darüber, was bei Belastungsinkontinenz zu tun ist, um möglichst früh geeignete Maßnahmen einzuleiten. Die Behandlung kann unterschiedliche Ansätze umfassen – von Lebensstiländerungen bis hin zu spezialisierten Therapien. Eine der zentralen Säulen ist dabei eine individuell angepasste Therapie, die unter anderem auf gezielten Übungen der Beckenbodenmuskulatur und der Veränderung täglicher Gewohnheiten basiert.
Unsere Tipps:
1. Trinke ausreichend
Obwohl es logisch erscheinen mag, die Flüssigkeitszufuhr aus Angst vor Urinverlust drastisch zu begrenzen, wird das nicht empfohlen. Trinke stattdessen über den ganzen Tag verteilt eine ausreichende Menge (mind. 1,5 Liter), auch um zu vermeiden, dass deine Blase auf einmal mit einer großen Flüssigkeitsmenge überlastet wird.

2. Bewege dich
Wenn du dich ausreichend bewegst, können sich die Belastungsinkontinenz-Symptome verbessern, indem eine der Hauptursachen beseitigt wird – Übergewicht. Sogar ein täglicher Spaziergang um den Block kann einen großen Beitrag leisten. Verwende gut ausgewählte Inkontinenzprodukte, damit du dich bei Aktivitäten rundum wohl fühlst.
3. Beckenbodenübungen
Die Ursache für Belastungs- bzw. Stressinkontinenz ist ein geschwächter Beckenboden. Dein Beckenboden ist ein System aus Muskeln, Nerven und Bändern, das wie ein Stützkorb für Blase und Gebärmutter wirkt. Kegelübungen beinhalten das gezielte Anspannen und Entspannen der Muskeln, die den Harn zurückhalten. Dadurch werden diese Muskeln stärker. Dreimal täglich Kegelübungen im Rahmen Ihrer täglichen Routine einzubauen, hilft bei der Linderung von Stressinkontinenz. Hier ist eine Beispielübung:
- Für Anfängerinnen: Spanne deine Beckenbodenmuskeln eine Sekunde lang an und entspanne sie dann wieder. Wiederhole diese Übung mehrere Male. Das kannst du zum Beispiel auch machen, wenn du an der Supermarktkasse stehst oder an der Ampel wartest- niemand sieht von außen, dass du deinen Beckenboden trainierst!
- Für Fortgeschrittene: Spanne die Beckenbodenmuskulatur an, halte sie einige Sekunden lang und entspanne sie dann für die gleiche Zeit. Beginne mit 5 Sekunden und arbeite dich dann bis zu 10 Sekunden hoch.
Übungen wie Kniebeugen, Brücken und bestimmte Yoga-Übungen werden auf lange Sicht eine Stärkung der Beckenbodenmuskulatur bewirken.
Wenn du mehr darüber erfahren möchtest, lese unseren Artikel über Beckenbodenübungen.
4. Blasentraining
Das Blasentraining kann sowohl die Abstände zwischen deinen Toilettengängen als auch die Menge an Urin, die deine Blase halten kann, vergrößern und dir so mehr Blasenkontrolle geben. Halte deinen Urin jedes Mal fünf Minuten lang an, wenn du den Drang verspürst, zur Toilette zu müssen. Sobald dir die fünf Minuten leicht fallen, halte ihn zehn Minuten lang und arbeite dich dann langsam nach oben, um deine Blasenmuskulatur im Laufe der Zeit weiter zu stärken.

5. Biofeedback
Biofeedback ist eine Methode, die das Training der Beckenbodenmuskulatur unterstützt, indem sie Rückmeldungen in Form von visuellen oder akustischen Signalen liefert. Dadurch lernt die Patientin oder der Patient, die richtigen Muskelgruppen gezielt anzuspannen und zu entspannen. Studien zeigen, dass ein Beckenbodentraining in Kombination mit Biofeedback bessere Ergebnisse erzielt als Übungen allein, insbesondere bei Belastungsinkontinenz.
6. Elektrostimulation der Beckenbodenmuskulatur
Die Elektrostimulation beruht auf der Aktivierung der Beckenbodenmuskeln durch elektrische Impulse, die kontrollierte Muskelkontraktionen auslösen. Ziel dieser Methode ist es, den Verschlussmechanismus der Harnröhre zu stärken und die Blasenkontrolle zu verbessern. Sie wird in der Regel in festgelegten Therapiezyklen angewendet und kann eine sinnvolle Ergänzung zur physiotherapeutischen Behandlung darstellen.
7. Pharmakologische Unterstützung und spezielle Methoden
In ausgewählten Fällen kann die Ärztin oder der Arzt eine pharmakologische Behandlung oder den Einsatz von vaginalen Pessaren in Erwägung ziehen. Wenn konservative Methoden nicht den gewünschten Erfolg bringen, kommen auch interventionelle oder operative Therapien infrage – stets auf der Grundlage einer sorgfältigen Diagnostik und einer fachärztlichen Beratung.
Eine andere Methode, um deine Blase zu trainieren, besteht im Erstellen eines „Zeitplans“. In diesem hälst du fest, wann du zur Toilette gehst (beispielsweise jede Stunde). Nachdem du dich an diesen Zeitplan gewöhnt hast, versuche die Zeitspanne zwischen den Toilettengängen zu verlängern.





